Introducere
Dermatozele în sarcină reprezintă un grup heterogen de dermatoze inflamatorii pruritice care apar exclusiv în timpul sarcinii și/sau în perioada imediată postpartum. Acestea includ următoarele condiții, care vor fi discutate mai jos:
- Pemphigoid gestationis – O afecțiune autoimună rară care cauzează vezicule mari în timpul sarcinii.
- Erupția polimorfă a sarcinii (papule și plăci urticariene pruriginoase ale sarcinii, cunoscute sub acronimul PUPPP) – Caracterizată prin erupții pruriginoase care apar adesea în trimestrul al treilea.
- Erupția atopică a sarcinii (eczema în sarcină, prurigo în sarcină, foliculită pruritică în sarcină) – Include un spectru de manifestări cutanate legate de condiții preexistente de atopie.
- Colestaza intrahepatică a sarcinii – Vizualizează „Colestaza intrahepatică a sarcinii” pentru detalii suplimentare.
- Psoriazisul pustular în sarcină – O formă rară de psoriazis care poate apărea sau se poate exacerba în timpul sarcinii.
Dermatozele care apar în populația non-gravidă și care pot avea exacerbări sau remisii în timpul sarcinii .
Schimbări legate de sarcină la nivelul pielii și structurilor asociate
Piele
- Hiperpigmentare
- Melasma
- Vergeturi (Striae gravidarum)
- Schimbări vasculare (ex. angiome în pânză de păianjen, varicosități, granulom piogen, hemangiom)
- Eritem palmar
- Edem neproductiv
- Modificări în cheloizi, leiomiom, dermatofibrom, neurofibrom
- Prurit
- Etichete cutanate (Skin tags)
Păr
- Hirsutism
- Căderea părului postpartum
Unghii
- Hiperkeratoză subunghială
- Onicoliză distală
- Canale transversale
- Fragilitate
- Creștere rapidă
Glande sudoripare și sebacee
- Funcție crescută eccrină și sebacee
- Funcție apocrină scăzută
Membrane mucoase
- Hiperemie gingivală
- Gingivită
- Decolorare albastră a cervixului
- Eritem al vaginului
Evaluarea gravidei cu o erupție pruriginoasă
Pruritul în timpul sarcinii este un simptom major al dermatozelor specifice sarcinii, deși poate fi de asemenea fiziologic (prurit idiopatic sau prurit gravidarum) sau asociat cu boli inflamatorii comune ale pielii, infecții sau infestații (de exemplu, dermatita de contact alergică, pityriasis rosea, scabie) care apar coincidental în timpul sarcinii. Pruritul sever generalizat, în special dacă este predominant pe palme și tălpi, în absența leziunilor cutanate primare, sugerează colestaza intrahepatică a sarcinii (CIP).
O nouă erupție cutanată pruriginoasă care apare în timpul sarcinii necesită o evaluare și un diagnostic imediate în consultare cu un dermatolog, deoarece întârzierea diagnosticului sau diagnosticul greșit pot reprezenta un risc semnificativ pentru făt (naștere prematură, mic pentru vârsta gestațională) și pentru mamă.
Evaluarea inițială implică:
- Istoric medical – Obținerea unui istoric medical detaliat, inclusiv istoric personal și familial de atopie, istoric obstetrical (primigravidă, sarcină multiplă, boli similare în sarcinile anterioare) și momentul apariției erupției curente (sarcină timpurie sau tardivă).
- Examinarea pielii – Examinarea completă a pielii pentru tipul și distribuția leziunilor.
- Biopsia pielii – Biopsia pielii pentru examinare histopatologică și colorație directă cu imunofluorescență (DIF) dacă diagnosticul este incert și se suspectează pemphigoid gestationis. O biopsie a pielii ar trebui efectuată, de asemenea, pentru a confirma un diagnostic clinic de psoriazis pustular în sarcină.
- Teste de laborator – Testele de laborator (de exemplu, acizi biliari serici totali, panel metabolic, anticorpi circulanți împotriva antigenului pemphigoid bulelor 180, timpul de protrombină ) sunt indicate pe baza constatărilor clinice dacă există suspiciunea clinică a unei dermatoze asociate cu riscuri fetale și materne, cum ar fi pemphigoid gestationis, CIP și psoriazis pustular generalizat.
Când să suspectăm o dermatoză specifică sarcinii
La un individ gravid care prezintă erupții cutanate și prurit, o dermatoză specifică sarcinii poate fi suspectată pe baza istoricului și caracteristicilor clinice, inclusiv momentul de debut și tipul și distribuția leziunilor.
În special:
- Leziuni eczematoase cu o distribuție flexurală sugerează erupția atopică a sarcinii (AEP)
- Leziuni nodulare pe membre sugerează AEP de tip prurigo.
- Implicarea vergeturilor este comună în erupția polimorfă a sarcinii (PEP).
- Leziuni urticariene sunt cel mai comune cu PEP sau pemphigoid gestationis, care pot de asemenea prezenta leziuni veziculare.
- Plăci eritematoase cu pustule sterile la periferie care încep în zonele flexurale sugerează psoriazisul pustular în sarcină (PPP).
Orice pacient cu leziuni care sugerează pemphigoid gestationis sau PPP ar trebui să fie trimis la un dermatolog pentru evaluare și diagnostic.
Caracteristici clinice ale dermatozelor specifice sarcinii
| Dermatoză | Erupția atopică a sarcinii | Erupția polimorfă a sarcinii | Pemphigoid gestationis | Colestaza intrahepatică a sarcinii |
| Momentul apariției | 75% înainte de trimestrul III | Ultimele săptămâni de sarcină sau imediat postpartum | Trimestrul final sau postpartum | Sarcină târzie |
| Relevanța sarcinii | Nu este relevant | Prima sarcină | Nu este relevant | Nu este relevant |
| Caracteristici clinice | 20% exacerbare a dermatitei atopice existente; 80% schimbări ale pielii atopice pentru prima dată | Papule și plăci urticariene de la striae, evitând regiunea ombilicală, devin polimorfe | Papule și plăci urticariene cu vezicule în zona periumbilicală, extinzându-se pe trunchi și extremități | Prurit și leziuni secundare ale pielii (excoriații, prurigo); Niveluri ale acizilor biliari >11 mmol/L |
| Teste de diagnostic | Nu sunt necesare | Nu sunt necesare | Biopsie pentru histologie și DIF sau ELISA pentru anticorpi BP180 | Teste de funcție hepatică, acizi biliari totali, considerați serologia pentru hepatită |
| Prognostic matern | Neperturbat, posibile eczeme postpartum pe sâni și mâini | Neperturbat | Exacerbări și remisiuni pe parcursul sarcinii, posibilă recurență cu menstruația și contracepția hormonală | Risc de colecistită și hemoragie postpartum |
| Recurența în sarcini ulterioare | Da | Nu | Da, adesea cu debut precoce și curs mai sever | Da |
| Prognostic fetal | Neafectat, dar risc crescut de dermatită atopică mai târziu | Neafectat, fără implicare cutanată a nou-născutului | Risc crescut pentru naștere prematură și bebeluși subponderali; leziuni cutanate care se rezolvă spontan în zile până la săptămâni | Risc crescut de prematuritate (19-60%), stres fetal intrapartum (22-33%), și deces neonatal (1-2%) |
Erupția Atopică în Sarcină (AEP)
Definiție: Erupția atopică a sarcinii (AEP) este o tulburare pruritică ce apare în sarcină, manifestându-se prin erupții eczematoase sau papulare la pacienții cu un fond atopic. Debutul este în timpul sarcinii timpurii, 75% dintre cazuri apărând înainte de trimestrul al treilea și tind să recidiveze în sarcinile ulterioare.
Clasificare:
 Termenul „erupția atopică a sarcinii” include
Termenul „erupția atopică a sarcinii” include
- eczema în sarcină,
- prurigo-ul sarcinii (cunoscut și sub numele de prurigo gestationis al lui Besnier, prurigo-ul precoce al asistentei în sarcină, dermatita papulară a sarcinii a lui Spangler și boala liniară a imunoglobulinei M [IgM] în sarcină)
- foliculita pruritică în sarcină, care anterior erau considerate entități distincte. Această schemă de clasificare se bazează pe prezența caracteristicilor clinice comune, inclusiv o posibilă asociere cu atopie. Totuși, nu toți experții sunt de acord că foliculita pruritică în sarcină și prurigo-ul sarcinii sunt cel mai bine „grupate” într-o tulburare de diateză atopică.
Epidemiologie: AEP este cea mai comună dintre dermatozele sarcinii, reprezentând peste 50% din toate cazurile. Incidența exactă este necunoscută. AEP este asociată cu un istoric personal sau familial de atopie (rinită sezonieră, astm și/sau dermatită atopică) și este prima manifestare a schimbărilor de piele atopice în majoritatea cazurilor.
Patogeneză: Se consideră că AEP este declanșată de schimbările imunologice asociate cu sarcina. Se presupune că reducerea producției de citokine de tip 1 ale celulelor T helper (Th1) și creșterea producției de citokine de tip 2 ale celulelor T helper (Th2), care este cunoscută că se întâmplă în timpul sarcinii, poate contribui la dezvoltarea eczemelor. O relație cu un istoric de atopie a fost propusă, dar rămâne controversată.
Manifestări clinice:
- Eczema: Majoritatea pacienților cu AEP prezintă o erupție eczematoasă extinsă, implicând fața, gâtul și zonele flexurale, similar cu dermatita atopică clasică. Totuși, orice zonă a pielii poate fi afectată. Leziunile pot fi plăci eczematoase sau papule intacte sau excoriate. Papulele pot fi bazate pe foliculi, grupate sau dispersate. Uscăciunea pielii, care poate fi severă, este întotdeauna prezentă.
- Prurigo-ul sarcinii: O prezentare mai puțin comună a AEP este prurigo-ul sarcinii, de asemenea numit AEP de tip P, care se prezintă cu noduli sau papule eritematoase, excoriate pe suprafețele extensoare ale membrelor și trunchiului. Leziunile sunt grupate și pot fi crustate sau pot apărea eczematoase.
- Foliculita pruritică în sarcină: În cazuri rare, AEP se prezintă ca o erupție papulopustulară foliculară. Papulele și pustulele bazate pe foliculi apar inițial pe abdomen, dar se pot extinde la trunchi și extremități și pot deveni generalizate. Apariția este similară cu cea a acneei induse de steroizi și este doar ușor pruriginoasă.
Diagnostic: Diagnosticul este de obicei clinic, bazat pe recunoașterea caracteristicilor clinice la un pacient cu un istoric personal sau familial de atopie. O biopsie a pielii nu este în general utilă, deoarece descoperirile sunt nespecifice. Cu toate acestea, o biopsie trebuie efectuată dacă există incertitudine diagnostică sau se suspectează pemphigoid gestationis.
Diferențiere: Diagnoza diferențială a AEP include dermatitele spongiotice care nu sunt specifice sarcinii, erupția polimorfă a sarcinii și stadiile incipiente ale pemphigoid gestationis.
Management: Obiectivul tratamentului este ameliorarea simptomelor. Similar cu pacienții non-gravide cu eczemă, pacienților cu AEP li se recomandă să mențină o hidratare adecvată a pielii prin utilizarea frecventă a emolienților. Corticosteroizii topici de potență redusă până la medie sunt utili pentru controlul simptomelor.
Prognostic: AEP nu a fost asociată cu efecte adverse asupra fătului și poate recidiva în sarcinile ulterioare.
Erupția Polimorfică în Sarcină (PEP)
Definiție: Erupția polimorfică în sarcină (PEP), cunoscută și sub denumirea de papule urticariene pruriginoase și plăci ale sarcinii (PUPPP), este o afecțiune benignă, autolimitată, pruriginoasă și inflamatorie care afectează de obicei femeile primipare în ultimele săptămâni de sarcină sau imediat postpartum. Termeni mai vechi care se crede că reprezintă aceeași entitate includ eritemul toxic al sarcinii, erupția toxică a sarcinii a lui Bourne, dermatita liniară IgM a sarcinii și prurigo-ul tardiv al asistentei.
Epidemiologie: PEP este relativ comună, apărând în aproximativ 1 din 160 până la 300 de sarcini. Trei sferturi dintre pacienții cu tipul clasic de PEP sunt nulipare.
Patogeneză: Etiopatogeneza PEP este necunoscută și poate fi eterogenă. Gradul de întindere a pielii abdominale poate juca un rol. PEP este mai comună cu întinderea excesivă, în special la femeile cu sarcini multiple.
S-a ipotetizat că întinderea poate cauza deteriorarea țesutului conjunctiv, ceea ce duce la expunerea antigenelor dermice care declanșează un răspuns inflamator. Nu s-a demonstrat un rol al hormonilor reproducători în patogeneza PEP.
O altă posibilitate este că PEP reprezintă un răspuns imunologic la antigenele fetale circulante. De exemplu, un studiu a demonstrat ADN fetal masculin în leziunile cutanate materne, un posibil rezultat al chimerismului sanguin (celule fetale detectate în sângele matern pe parcursul sarcinii). Totuși, această ipoteză nu a fost confirmată, deși mai multe studii au raportat o preponderență a fătului masculin la femeile cu PEP.
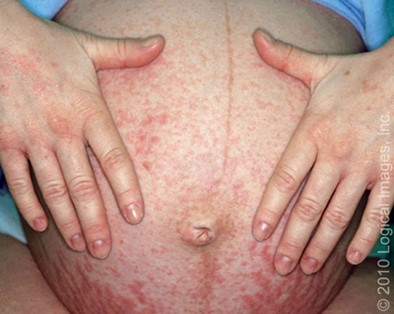 Manifestări clinice: PEP apare de obicei la femeile nulipare târziu în trimestrul al treilea (debut mediu la 35 de săptămâni) dar poate să se dezvolte și postpartum. Există, de asemenea, rapoarte rare de cazuri în primul și al doilea trimestru.
Manifestări clinice: PEP apare de obicei la femeile nulipare târziu în trimestrul al treilea (debut mediu la 35 de săptămâni) dar poate să se dezvolte și postpartum. Există, de asemenea, rapoarte rare de cazuri în primul și al doilea trimestru.
PEP se prezintă tipic ca papule eritematoase extrem de pruriginoase în interiorul striae (imaginea 3). Striae abdominală este locul inițial cel mai comun (cu evitarea periumbilicală) și poate fi singurul loc inițial. Leziunile se răspândesc apoi la extremități, piept și spate și coagulează pentru a forma plăci urticariene (imaginea 6A-B). Fața, palmele și tălpile sunt de obicei scutite.
Halourile albe înconjoară adesea papulele eritematoase la pacienții cu piele deschisă la culoare (imaginea 7). Pe parcursul bolii, aproximativ jumătate dintre pacienți dezvoltă leziuni mai polimorfe, inclusiv leziuni țintă care prezintă trei inele/distincte schimbări de culoare în loc de un halo, sau pete eritematoase și vezicule.
Diagnostic: Diagnosticul PEP este de obicei clinic, bazat pe istoric și examen fizic. O biopsie cutanată nu este în general necesară pentru diagnostic, dar poate fi efectuată în cazuri de incertitudine diagnostică. Nu există anomalii de laborator legate de PEP.
 Diferențiere: PEP poate imita faza urticariană timpurie a pemfigoidului gestationis, deși spre deosebire de pemfigoidul gestationis, PEP evită în mod tipic regiunea ombilicală. În cazuri incerte, cele două tulburări pot fi deosebite prin DIF a unei probe de biopsie.
Diferențiere: PEP poate imita faza urticariană timpurie a pemfigoidului gestationis, deși spre deosebire de pemfigoidul gestationis, PEP evită în mod tipic regiunea ombilicală. În cazuri incerte, cele două tulburări pot fi deosebite prin DIF a unei probe de biopsie.
Tratament: Obiectivul tratamentului este ameliorarea simptomelor. Se recomandă corticosteroizi topici de potență medie până la înaltă ca terapie inițială pentru PEP. Corticosteroizii topici pot fi aplicați o dată sau de două ori pe zi până când se observă îmbunătățiri.
Prognostic: PEP durează în general patru până la șase săptămâni și se rezolvă în două săptămâni postpartum, deși poate dura mai mult. Într-o serie, procesul s-a rezolvat înainte de naștere la 6 din 15 pacienți.
PEP nu prezintă un risc crescut de morbiditate fetală sau maternă (alte decât pruritul matern). Recurența este rară.
Pemphigoid Gestationis (fostul Herpes Gestationis)
Definiție: Pemphigoid gestationis este o boală autoimună buloasă rară care apare în timpul celui de-al doilea sau al treilea trimestru de sarcină și poate fi asociată cu un risc fetal crescut. O revizuire a 61 de sarcini complicate de pemphigoid gestationis a raportat 20 (34 la sută) nașteri premature.
Epidemiologie: Pemphigoid gestationis este rar. Incidența sa a fost estimată la 1 din 20.000 până la 50.000 de sarcini. Apare numai în timpul sarcinii sau, într-o minoritate de cazuri, ca o manifestare paraneoplazică la femeile cu tumori trofoblastice.
 Patogeneză: Pemphigoid gestationis este cauzată de autoanticorpii circulanți de tip IgG1 direcționați împotriva antigenului bulos pemphigoid de 180 kilodaltoni (BP180 sau colagen XVII), o glicoproteină hemidesmozomală transmembranară exprimată în zona membranei bazale a pielii. Majoritatea serurilor pacienților se leagă de epitopul extracelular NC16A, dar unele se leagă de alți epitopi pe BP180, atât intracelulari cât și extracelulari.
Patogeneză: Pemphigoid gestationis este cauzată de autoanticorpii circulanți de tip IgG1 direcționați împotriva antigenului bulos pemphigoid de 180 kilodaltoni (BP180 sau colagen XVII), o glicoproteină hemidesmozomală transmembranară exprimată în zona membranei bazale a pielii. Majoritatea serurilor pacienților se leagă de epitopul extracelular NC16A, dar unele se leagă de alți epitopi pe BP180, atât intracelulari cât și extracelulari.
 La fel ca în pemphigoidul bulos, legarea anticorpilor de antigene în zona membranei bazale stimulează o cascadă inflamatorie care rezultă în separarea epidermei de derm.
La fel ca în pemphigoidul bulos, legarea anticorpilor de antigene în zona membranei bazale stimulează o cascadă inflamatorie care rezultă în separarea epidermei de derm.
Manifestări clinice: Pemphigoid gestationis se prezintă cel mai adesea în al doilea sau al treilea trimestru de sarcină. Pruritul intens poate preceda apariția leziunilor vizibile pe piele. Erupția începe de obicei pe trunchi ca plăci sau papule urticariene în jurul ombilicului. Veziculele pot fi de asemenea prezente. Leziunile pot fi văzute pe palme și tălpi, dar rareori pe față sau membrane mucoase. Erupția se răspândește rapid și formează vezicule tensionate.
Diagnostic: Diagnosticul de pemphigoid gestationis se bazează pe combinația dintre constatări clinice, examinarea unei biopsii cutanate lezionale pentru histopatologie de rutină și o biopsie cutanată perilezională pentru imunofluorescență directă (DIF), și măsurarea nivelurilor serice de anticorpi anti-BP180 prin ELISA.
 Patologie: Biopsia unei leziuni veziculante relevă un vezicul subepidermic cu un infiltrat limfocitic și eozinofilic perivascular. Eozinofilele pot apărea la joncțiunea dermoepidermică și umplerea veziculei. Necroza celulelor bazale și edemul papilelor dermale sunt de obicei notate.
Patologie: Biopsia unei leziuni veziculante relevă un vezicul subepidermic cu un infiltrat limfocitic și eozinofilic perivascular. Eozinofilele pot apărea la joncțiunea dermoepidermică și umplerea veziculei. Necroza celulelor bazale și edemul papilelor dermale sunt de obicei notate.
 Imunofluorescența directă: Utilizând o biopsie cutanată perilezională înghețată rapid, DIF dezvăluie un depozit liniar homogen de complement C3 la zona membranei bazale. Prezența C3 este patognomonică pentru pemphigoid gestationis la o pacientă gravidă.
Imunofluorescența directă: Utilizând o biopsie cutanată perilezională înghețată rapid, DIF dezvăluie un depozit liniar homogen de complement C3 la zona membranei bazale. Prezența C3 este patognomonică pentru pemphigoid gestationis la o pacientă gravidă.
Teste de Laborator: Anticorpii împotriva domeniului extracelular necolagenos al BP180 cunoscut sub numele de NC16A (principalul loc pentru legarea anticorpilor în pemphigoidul bulos) pot fi detectați în ser prin testul ELISA disponibil comercial. Sensibilitatea și specificitatea testului ELISA NC16A BP180 variază de la 96 la 100 la sută.
Diagnostic diferențial: Diagnosticul diferențial a pemphigoid gestationis include în principal erupția polimorfică a sarcinii (PEP), dermatita herpetiformă, eritemul multiform și dermatita de contact alergică.
 Tratament: Principalele obiective ale tratamentului pemphigoid gestationis sunt reducerea formării de vezicule, promovarea vindecării veziculelor și eroziunilor și ameliorarea pruritului. Corticosteroizii topici de înaltă potență sunt sugerați pentru terapia inițială a bolii localizate. În cazurile severe, corticosteroizii sistemici (de exemplu, prednison) sunt de obicei eficace.
Tratament: Principalele obiective ale tratamentului pemphigoid gestationis sunt reducerea formării de vezicule, promovarea vindecării veziculelor și eroziunilor și ameliorarea pruritului. Corticosteroizii topici de înaltă potență sunt sugerați pentru terapia inițială a bolii localizate. În cazurile severe, corticosteroizii sistemici (de exemplu, prednison) sunt de obicei eficace.
Prognostic:
- Prognostic fetal: Prognosticul fetal este în general bun, deși există un risc crescut de prematuritate și copii mici pentru vârsta gestațională din cauza insuficienței placentare ușoare.
- Prognostic maternal: Mama este la un risc înalt de recurență a pemphigoid gestationis în sarcinile ulterioare.
Top of Form
Colestaza intrahepatică în Sarcină (ICP)
Definiție: Colestaza intrahepatică în sarcină (ICP; cunoscută și sub denumirea de colestază obstetrică) este singura dermatoză a sarcinii fără schimbări primare ale pielii. Pacienții experimentează prurit sever, generalizat, predominant pe palme și tălpi, și pot prezenta excoriații secundare răzuirii.
Impact: ICP poartă o morbiditate semnificativă pentru făt, incluzând prematuritatea, lichidul amniotic colorat cu meconiu, decesul intrauterin și un risc crescut pentru sindromul de detresă respiratorie neonatală. Prognosticul matern este în general favorabil, deși un studiu sugerează că femeile afectate au un risc crescut de boli hepatobiliare ulterioare.
Patogeneză: Patogeneza ICP implică tulburări ale fluxului biliar la nivel hepatic, ceea ce duce la acumularea de acizi biliari și alte substanțe hepatotoxice în sânge.
Manifestări clinice: Pacienții cu ICP prezintă prurit intens fără leziuni cutanate primare vizibile. Simptomul principal este mâncărimea, care poate fi insuportabilă și adesea se agravează noaptea. Excoriațiile din cauza scărpinării sunt frecvente.
Diagnostic: Diagnosticul de ICP se bazează pe simptomele clinice și confirmarea prin teste de laborator care arată niveluri crescute ale acizilor biliari serici și uneori ale transaminazelor hepatice. Testele de funcție hepatică sunt esențiale pentru monitorizarea stării hepatice.
Tratament: Tratamentul ICP vizează ameliorarea pruritului și reducerea riscului de complicații fetale. Ursodeoxicolacidul (UDCA) este adesea utilizat pentru a îmbunătăți funcția hepatică și a scădea nivelurile de acizi biliari. Managementul include monitorizarea atentă a fătului, adesea implicând naștere prematură planificată pentru a reduce riscurile de complicații.
Prognostic:
- Prognostic fetal: Există un risc crescut de prematuritate, meconiu în lichidul amniotic și complicații respiratorii neonatale.
- Prognostic maternal: Deși majoritatea simptomelor se rezolvă complet postpartum, există un risc pe termen lung de boli hepatobiliare.
Psoriazisul Pustular în Sarcină (PPP)
Definiție: Psoriazisul pustular în sarcină (PPP), anterior cunoscut sub numele de impetigo herpetiformis, este o variantă extrem de rară a psoriazisului pustular generalizat care apare în timpul sarcinii sau este declanșată de sarcină. Acesta se prezintă de obicei în trimestrul al treilea, dar poate apărea mai devreme sau imediat după naștere.
Manifestări clinice: PPP poate apărea oricând în timpul sarcinii, dar se prezintă de obicei în trimestrul al treilea cu plăci eritematoase simetrice, înzestrate la periferie cu pustule sterile într-un model circinat. Plăcile se măresc apoi de la periferie pe măsură ce centrul devine erodat și crustat. Pot exista inele concentrice de pustule. Pustulele sunt în mod tipic sterile.
Erupția începe în zonele flexurale și se răspândește centrifugal. De obicei, sunt implicate trunchiul și extremitățile, în timp ce mâinile, picioarele și fața sunt de obicei ocolite. Pot apărea eroziuni orale și esofagiene. Unghiile pot deveni onicolitice; pitting-ul a fost, de asemenea, descris.
 Pruritul este de obicei absent. Simptomele sistemice sunt severe și includ malaise, febră, anorexie, greață, vărsături, diaree și tetanie.
Pruritul este de obicei absent. Simptomele sistemice sunt severe și includ malaise, febră, anorexie, greață, vărsături, diaree și tetanie.
Diagnostic: Diagnosticul poate fi stabilit clinic, pe baza istoricului și examinării fizice. Totuși, se sugerează confirmarea prin evaluare histologică a unei probe de biopsie, având în vedere consecințele potențiale ale bolii și tratamentului asupra sănătății materne și a copilului.
Patologie: Caracteristicile histopatologice ale PPP sunt aceleași ca cele ale psoriazisului pustular la pacienții nepregnante. Pustulele spongioforme cu neutrofile sunt observate în epidermă. Hiperplazia psoriaziformă și parakeratoza apar, de asemenea.
Teste de laborator: Evaluarea inițială de laborator include un număr complet de celule sanguine cu diferențiere și un panel metabolic complet pentru evaluarea hipocalcemiei, altor anomalii electrolitice, hipoalbuminemiei și funcției hepatice și renale. Culturile de pustule pentru bacterii sau drojdii pot fi obținute.
Diagnostic diferențial: O etiologie infecțioasă pentru erupția pustulară ar trebui exclusă prin culturi adecvate. Alte dermatoze care ar trebui luate în considerare în diagnoza diferențială a PPP includ:
- Dermatoza pustulară subcorneală poate imita clinic și histopatologic PPP, dar este în mod tipic asimptomatică. Prezența simptomelor sistemice severe sugerează PPP.
- Pustuloza exantematică acută generalizată (AGEP) este o reacție severă la medicamente care se manifestă de obicei cu dezvoltarea rapidă a sute de pustule sterile, mici, nonfolliculare, care apar la câteva ore sau zile după expunerea la un medicament ofensator, cel mai adesea un antibiotic.
- Foliculita pruritică în sarcină este pruriginoasă și exclusiv perifoliculară, niciuna dintre aceste caracteristici nefiind adevărată pentru PPP.
- Pemphigoid gestationis poate prezenta inele de vezicule sau pustule, dar histopatologia este diferită.
Tratament: Din cauza riscului asociat pentru făt, instituirea promptă a tratamentului este necesară pentru femeile cu PPP. Monitorizarea fetală cu teste de stres nonstres sau profile biofizice și evaluarea ecografică a creșterii fetale sunt indicate. Hipocalcemia trebuie corectată, când este prezentă, iar echilibrul fluidelor și electrolitelor trebuie menținut. Acești pacienți pot necesita uneori naștere prematură pentru ameliorarea simptomelor și pentru siguranța fetală.
Prognostic: PPP se remite de obicei rapid postpartum, dar poate avea recăderi după naștere. Insuficiența placentară cu sechele severe, cum ar fi avortul spontan, restricția de creștere fetală sau nașterea mortă, poate să apară.



